PONTOS IMPORTANTES
- Apresentação mais comum: lesão lítica na cortical do aspecto anterior da tíbia.
- Como displasia osteofibrosa e adamantinoma não podem ser diferenciados de forma inequívoca pela imagem, é aconselhável incluir ambos como diagnósticos diferenciais no laudo (RM não diferencia ambos). A biópsia óssea poderá distingui-los, sendo essencial obter amostra tecidual do centro lítico da lesão.
INTRODUÇÃO
Neoplasia primária epitelial intraóssea.
Lesão maligna de baixo grau, com predileção para a tíbia.
Associação com proliferação fibro-óssea intraóssea (displasia osteofibrosa).
Formas clássica vs. diferenciada
- Clássica: cresce além da cortical óssea; pacientes mais idosos; metástases em alguns casos
- Diferenciada: confinado à cortical óssea; pacientes mais jovens; não metastatizam
Erro em biópsia óssea pode resultar em diagnóstico incorreto de displasia osteofibrosa. Tecido deve ser obtido do centro lítico da lesão.
Alguns consideram que adamantinoma, displasia osteofibrosa, e displasia osteofibrosa adamantinoma-like correspondem a espectro da mesma doença.
IMAGEM
Lesão osteolítica de contornos bem delimitados.
Pode ter aspecto lobulado, multicístico ou em “bolha de sabão”.
Pode haver esclerose perilesional.
90% ocorre na tíbia:
- Mais frequentemente na cortical anterior das regiões metadiafisárias (distal mais frequente que proximal).
- Origem cortical.
- Pode ser multifocal no mesmo osso em 27% dos casos
- Fíbula ipsilateral pode estar envolvida em 10% dos casos
Comumente grande ao diagnóstico (média de 10 cm).
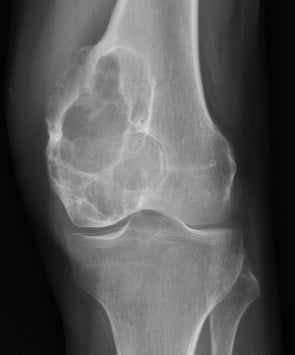
RX
- Lesão lítica de base cortical (geralmente no aspecto anterior da tíbia), comumente expansiva e multilobulada
- Pode expandir-se até envolver o canal medular
- Estende-se ao longo do eixo longitudinal do osso, podendo ser grande no momento do diagnóstico (média de 10 cm)
TC
TC demonstra mais claramente do que a radiografia a presença de rotura cortical e componente de partes moles extraósseo, quando presentes.
RM
- Lesão multiloculada, geralmente com lesões satélites síncronas no mesmo osso ou na fíbula homolateral
- Origem da lesão da cortical óssea, podendo estender-se circunferencialmente pelo córtex, envolvendo o canal medular
- Infiltração do canal medular em 60% dos casos. Se o envolver toda a área de secção transversa do canal medular, considerar a possibilidade de displasia osteofibrosa no diferencial.
- Pode haver rotura cortical em 32 a 50% dos casos, associado a componente de partes moles extraósseo em 9% dos casos.
- Sinal intermediário a alto em T1; sinal alto em T2, podendo ser homogêneo, ou “multinodular”; impregnação intensa e homogênea pelo gadolínio.
- RM não diferencia adamantinoma de displasia osteofibrosa adamantinoma-like.
BIÓPSIA ÓSSEA
- Amostra tecidual pode resultar em diagnóstico equivocado de displasia fibrosa.
- As células epiteliais tendem a se localizar centralmente no adamantinoma, e podem não ser avaliadas em aspiração com agulha fina.
- Biópsias da periferia da lesão podem evidenciar somente achados de displasia osteofibrosa ou de adamantinoma displasia osteofibrosa-like
- É essencial obter amostra tecidual do centro lítico da lesão, para diferenciar displasia osteofibrosa de adamantinoma.
CONCEITOS GERAIS
Epidemiologia
- Homens e mulheres afetados igualmente (1♀:1♂). Alguns estudos mostram discreto predomínio do sexo feminino ou masculino.
- Idade entre 3 e 72 anos (maior ocorrência entre 25 e 35 anos). Somente 3% dos casos ocorre em <10 anos de idade.
- 0,4% dos tumores ósseas primários.
Genética
- Anormalidades cromossômicas numéricas recorrentes, geralmente nos cromossomos #7, 8, 12 e 19.
- Alterações genéticas restritas ao componente epitelial.
Clinica
Apresentações possíveis: dor e aumento de volume; aumento de volume indolor; ou somente dor.
50% dos pacientes tem história de trauma local.
Patologia
- Macroscopia
- Lesão bem delimitada e de margens lobuladas.
- Esclerose periférica.
- Áreas sólidas podem ser “moles” a firmes; amareladas, cinzas ou brancas.
- Comumente, há áreas císticas (com conteúdo amarelado) ou de hemorragia intralesional.
- Tamanho varia entre 5 cm até toda a diáfise (média de 10 cm).
- Microscopia
- 4 tipos histológicos: espiculado; basaloide; tubular; escamoso.
- Localizado em um estroma denso ou frouxo.
- Pode formar estruturas tubulares ladeadas por uma ou duas células, que podem se ramificar ou se anastomosar.
- Aparecem como pequenos túbulos vasculares com lúmens na secção transversal.
- Podem apresentar diferenciação escamosa.
Tratamento
Ressecção com margem ampla. Excisão marginal pode resultar em recorrência (90%) ou metástases (12-29%)
Radioterapia e quimioterapia tem uso limitado.
Seguimento de longo prazo é necessário para rastrear metástases tardias.
- Recorrência pode ocorrer até 7 anos após a cirurgia.
- Metástases podem ocorrer até 27 anos após a cirurgia.
Prognóstico
Se não tratadas, em geral, as lesões continuam crescendo lenta e continuamente.
Fatores de mau prognóstico:
- Componente de partes moles extraósseo
- Sexo masculino
- Mulheres < 20 anos
- Dor à apresentação
- Duração curta dos sintomas
- Recorrência local
Ressecção marginal geralmente resulta em recorrência (90%) e/ou metástases (12-29%).
Ressecção ampla nem sempre resulta em cura, cursando com recorrência local em 19% dos casos, e mortalidade em 13%.
Metástases mais comumente para pulmões e linfonodos regionais. Menos frequentemente, para ossos, fígado e SNC.
DIAGNÓSTICO DIFERENCIAL
- Displasia fibrosa intracortical
- Displasia fibrosa geralmente tem localização central no osso (canal medular), todavia pode se apresentar como lesão intracortical na tíbia
- Diferenciação de adamantinoma nem sempre possível pela imagem
- Atenuação lítica ou em vidro-fosco
- Pode também apresentar rotura cortical e componente de partes moles extraósseo
- Pode também cursar com outras lesões no mesmo osso
- Lesões em outros múltiplos ossos indica o diagnóstico de displasia fibrosa
- Displasia osteofibrosa
- Geralmente em faixa etária mais jovem (10 a 20 anos de idade). Raro em adultos
- Achados de imagem semelhantes: lesão lítica, geográfica, de base cortical
- Tíbia é osso mais acometido
- Lesão tende a ter menos envolvimento circunferencial da cortical óssea do que o adamantinoma
- Benigno e auto-limitado (involução após puberdade)
- Apresentação: dor (31%), fratura patológica (19%), arqueamento tibial (13%) ou achado incidental
- Lesão fibular sincrônica (12%)
- Cirurgia é uma opção apenas para lesões deformantes, agressivas, com fraturas patológicas antes da puberdade
- 25% de recidiva após curetagem ou ressecção
- Displasia osteofibrosa adamantinoma-like
- Também chamada de “adamantinoma diferenciado” ou “adamantinoma juvenil”
- Mesmo aspecto de imagem do adamantinoma
- Ocorre em pacientes com esqueleto imaturo
- Curso benigno; no meio do espectro histológico e de comportamento entre displasia osteofibrosa e adamantinoma
- Amostra tecidual semelhante a displasia osteofibrosa, mas com pequenos nichos de células epiteliais comparados às abundantes células epiteliais que caracterizam o adamantinoma
REFERÊNCIAS BIBLIOGRÁFICAS
- Bethapudi S et al: Imaging in osteofibrous dysplasia, osteofibrous dysplasia-like adamantinoma, and classic adamantinoma. Clin Radiol. 69(2):200-8, 2014
- Giannoulis DK et al: Multiple recurrences and late metastasis of adamantinoma in the tibia: a case report. J Orthop Surg (Hong Kong). 22(3):420-2, 2014
- Ramanoudjame M et al: Is there a link between osteofibrous dysplasia and adamantinoma? Orthop Traumatol Surg Res. 97(8):877-80, 2011
- Most MJ et al: Osteofibrous dysplasia and adamantinoma. J Am Acad Orthop Surg. 18(6):358-66, 2010
- Szendroi M et al: Adamantinoma of long bones: a long-term follow-up study of 11 cases. Pathol Oncol Res. 15(2):209-16, 2009
- Camp MD et al: Best cases from the AFIP: Adamantinoma of the tibia and fibula with cytogenetic analysis. Radiographics. 28(4):1215-20, 2008
- Gleason BC et al: Osteofibrous dysplasia and adamantinoma in children and adolescents: a clinicopathologic reappraisal. Am J Surg Pathol. 32(3):363-76, 2008
- Khanna M et al: Osteofibrous dysplasia, osteofibrous dysplasia-like adamantinoma and adamantinoma: correlation of radiological imaging features with surgical histology and assessment of the use of radiology in contributing to needle biopsy diagnosis. Skeletal Radiol. 37(12):1077-84, 2008
- Papagelopoulos PJ et al: Clinicopathological features, diagnosis, and treatment of adamantinoma of the long bones. Orthopedics. 30(3):211-5; quiz 216-7, 2007
- Lee RS et al: Osteofibrous dysplasia of the tibia. Is there a need for a radical surgical approach? J Bone Joint Surg Br. 88(5):658-64, 2006
- Van Rijn R et al: Adamantinoma in childhood: report of six cases and review of the literature. Pediatr Radiol. 36(10):1068-74, 2006
- Van der Woude HJ et al: MRI of adamantinoma of long bones in correlation with histopathology. AJR Am J Roentgenol. 183(6):1737-44, 2004
- Kahn LB: Adamantinoma, osteofibrous dysplasia and differentiated adamantinoma. Skeletal Radiol. 32(5):245-58, 2003
- Hogendoorn PC et al: Adamantinoma. In Fletcher CDM et al: World Health Organization Classification of Tumours: Tumours of soft tissue and bone. Lyon: IARC Press. 332-4, 2002
- Springfield DS et al: Relationship between osteofibrous dysplasia and adamantinoma. Clin Orthop Relat Res. (309):234-44, 1994